01.05.2020: Repost wegen Podcast-Problemen
Heute möchte ich eure Aufmerksamkeit auf eine aktuelle Zusammenfassung von Luciano Gattinoni hinweisen, die am 16.04. in Critical Care publiziert wurde (Free Article).
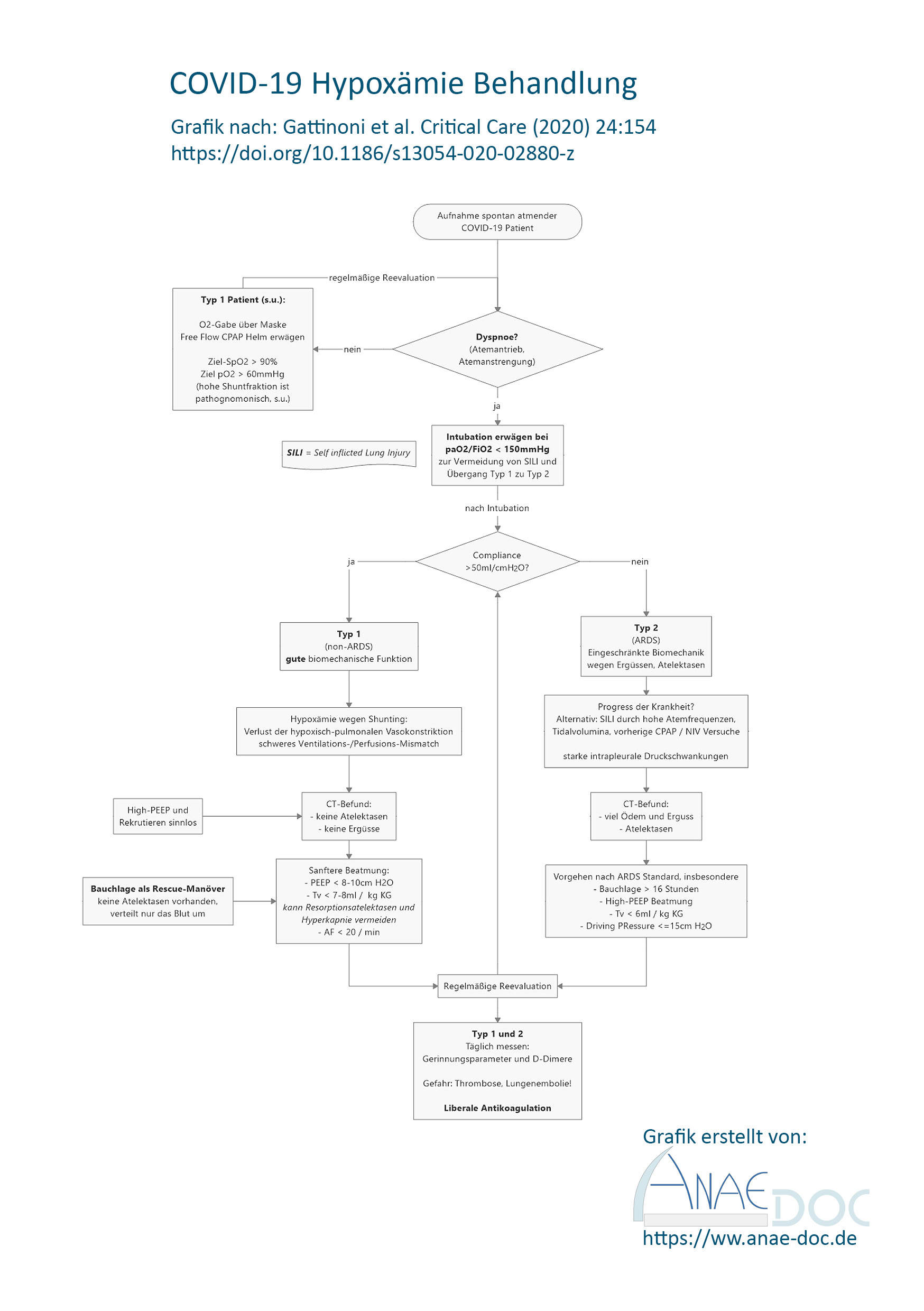
Viele Kollegen haben sicher schon festgestellt, dass COVID-19 zu einer Hypoxämie führt, bei der der Patient noch relativ unbeeinträchtigt im Bett sitzen kann, während die PaO2-Werte schon deutlich unter 50mmHg in der BGA liegen.
COVID-19 Flowchart Beatmung 430.78 KB 1015 Downloads
nach COVID-19 pneumonia: ARDS or not? Gattinoni et al., Crit Care. 2020 Apr 16;24(1):154....Das liegt an der hohen Shuntfraktion (>0,5!), vermutlich aufgrund einer Einschränkung der hypoxisch pulmonalen Vasokonstriktion, ausgelöst durch das Virus. Die Folge ist die beobachtete Hypoxämie bei deutlich erhöhtem Ventilations-Perfusions-Mismatch.
Gattinoni empfiehlt nun die Unterteilung der Patienten in zwei Gruppen. In seiner Studie haben sie das anhand von CTs gemacht, es geht aber auch anhand der Compliance. Typ 1 Patienten haben eine gute Compliance von >50ml / cm H2O, Typ 2 Patienten deutlich weniger.
Typ 1 Patienten haben eine intakte Biomechanik
Typ 1 sind Patienten mit einer normal guten Biomechanik ihrer Atmung. Sie haben keine Atelektasen oder großartige Ergüsse. Solange sie noch spontan atmen versuche sie einzig das Shunting zu kompensieren: Genau, über eine Hyperventilation. Hohe Tidalvolumina und Atemfrequenzen sind die Folge. Die Lungenmechanik ist an sich aber in Ordnung.
Das Problem ist, dass sie vermutlich über den erhöhten Atemstress ein SILI auslösen können (Self inflicted Lung Injury). Es entsteht bei hohen Schwankungen der Drücke im intrapleuralen Spalt. Durch das SILI können Typ 1- zu Typ 2 Patienten werden. Das ist auch der Grund, warum empfohlen wird, eine Intubation bei einem Horowitz-Quotienten <150mmHg zu erwägen: Vor allem auch, um den selbst zugefügten Schaden zu begrenzen.
Die Beatmung kann bei einer normalen Lungencompliance deutlich entspannter angegangen werden als in einem ARDS. Das heißt, dass durchaus Tidalvolumina von 7-8ml / kg KG toleriert werden dürfen. Der PEEP sollte auf 8-10cm H2O begrenzt werden (es gibt ja nur wenig Atelektasen; höhere Werte verringern die Compliance und vermindern den venösen Rückstrom zum Herzen).
Bauchlagen bringen maximal als Rescue Therapie etwas: Es gibt ja nur wenig bis nichts zu rekrutieren. Nur die Umverteilung des Blutes aufgrund der Gravitation kann eine Verbesserung der Oxygenierung erklären.
Typ 2 Patienten sind im fulminanten ARDS
Typ 2 Patienten präsentieren sich hingegen wie ein klassisches ARDS und sollten auch so beatmet werden. An sich nicht viel neues hier. Die Bauchlage ist dabei natürlich eine Standard-Therapie.
Ich habe versucht, das alles in ein Flowchart zu packen (s.o.). Vielleicht ist es ja dem einen oder anderen hilfreich. Ich fand die Informationen auf jeden Fall sehr erleuchtend und musste sie jetzt mal in die Welt posaunen 🙂
Wer das Paper nachlesen will, hier bitte:
- COVID-19 pneumonia: ARDS or not? Gattinoni et al., Crit Care. 2020 Apr 16;24(1):154. doi: 10.1186/s13054-020-02880-z.
- Positionspapier zur praktischen Umsetzung der apparativen Differenzialtherapie der akuten respiratorischen Insuffizienz bei COVID-19
Begeisterter Anästhesist mit Faible für Teaching und Medizininformatik.






1 Ping
[…] Thema ARDS und Beatmung habe ich einen kurzen Artikel zu den Aussagen des Kollegen Gattinoni […]